【2.5】消化性溃疡用药
一、消化性溃疡概述
1.1 消化性溃疡(peptic ulcer,PU)概念
是指在各种致病因子的作用下, 消化道粘膜发生的炎症与坏死性病变,以胃溃疡(GU)、十二指肠溃疡(DU)多见。
1.2 消化性溃疡的病因及发病机制
防御因子
胃十二指肠黏膜自腔内向外几层构成了防御机制:
- 胃黏液屏障;
- 碳酸氢盐分泌;
- 细胞再生,维持上皮细胞完整性;
- 黏膜血流;
- 前列腺素E和表皮生长因子:
攻击因子
- 胃酸与胃蛋白酶:
- 胃黏膜幽门螺旋杆菌(Hp)感染;
- 药物:特别是非甾体抗炎药(NSAIDs
- 应激:严重创伤、大手术、大面积烧伤、颅脑病变及多脏器功能衰竭等引起胃黏膜缺血、缺氧;
- 十二指肠内容物反流,其中胆盐、磷脂酶A和胰酶 等破坏胃黏膜屏障;
- 吸烟,胃黏膜血流量下降;
- 酒精,直接破坏黏膜屏障。
- 遗传及免疫因素和应激、心理因素等
消化性溃疡是一种多因素疾病,比较明确的病因与下列有关:
- 消化道黏 膜伤害性因素增加:如胃酸和胃蛋白酶分泌过多、幽门螺杆菌感染、长期服用刺激性食物及阿司匹林等非甾体抗炎药、胆汁反流、嗜好烟酒等;
- 消化道黏 膜保护性因素削弱:如黏液-黏膜屏障、黏膜的血运循环减弱和上皮细胞更新及 局部前列腺素减少等;
- 遗传及免疫因素和应激、心理因素等。
近年的研究已经明确,幽门螺旋杆菌及非甾体类抗炎药是损害胃、十二指肠 黏膜,导致消化性溃疡发病的最常见病因。
消化性溃疡的发病机制:
- 胃酸在溃疡形成中起到关键作用,即“无酸不溃疡”。
- 黏膜屏障的完整性受到破坏,修复能力下降,以药物性溃疡应激性溃疡为代表。
- 幽门螺杆菌 (Hp)感染,约 90% 的 DU和80%的GU均由Hp感染所致。 Hp破坏胃黏膜屏障(“屋顶”),致 使H+反向弥散(“漏雨”),即“屋漏学说”。根除Hp,修复“屋顶”,可以显著降低PU的复发率。
1.3 消化性溃疡的临床表现
典型表现
上腹痛并有如下特点:
- 慢性病程:病程可达数年至数十年。
- 复发性:反复发作,常有季节性,常在 秋冬及冬春之交发病。
- 节律性:DU常表现为饥饿痛(两餐之间出现上腹痛,持续至下餐进餐后缓 解)、夜间痛或清晨痛;GU表现为餐后 痛(餐后约lh出现,持续1~2h后缓解)
不典型表现
上腹胀、灼热、恶心等消化不良症状; 部分患者(特别是老年患者、糖尿病患 者)可无症状,而是以上消化道出血、 穿孔等消化性溃疡并发症就诊。
体征
局限性上腹压痛
并发症
- 出血
- 穿孔
- 癌变
- 幽门梗阻
消化性溃疡一般具有慢性过程、发作呈周期性和节律性发作等特点,多在秋 冬之交或冬春之交发病。中上腹痛、反酸是消化性溃疡病的典型症状,也可出现 钝痛、灼痛或饥饿样痛,常因精神紧张、过度劳累、饮食不慎、药物影响、气候 变化等因素诱发或加重。疼痛与饮食有明显的相关性和节律性:胃溃疡疼痛常在 餐后 1 小时内发生,经 1~2 小时后逐渐缓解;十二指肠溃疡疼痛常在两餐之间 发生,进食或可缓解。除中、上腹疼痛外,消化性溃疡者也有唾液分泌增多、反 酸、嗳气、恶心、呕吐等其他胃肠道反应,或伴有失眠、多汗等自主神经系统症 状。
部分消化性溃疡患者起初无症状或症状较轻,最终以出血、穿孔等并发症为 首发症状。急性穿孔会导致急性弥漫性腹膜炎,表现为突然腹痛加剧,亚急性或 慢性穿孔可引起局限性腹膜炎、肠黏连或肠梗阻等征象,短期内可好转。消化性 溃疡还可能并发幽门梗阻,患者感上腹饱胀、不适,常伴食欲减退、嗳气、反酸 等,尤以饭后明显,甚至餐后 30~60分钟后出现呕吐。少数胃溃疡可并发癌变。
二、消化性溃疡的药物治疗药物
2.1 消化性溃疡治疗的原则
治疗原则:
- 消除病因
- 缓解症状
- 治愈和促进溃疡愈合
- 防止严重的并发症(如胃和十二指肠出血、穿孔或梗阻)
- 防止溃疡复发
原则:
- 注意整体治疗与局部治疗相结合,发作期治疗与巩 固治疗相结合
- 在常规治疗的同时应配合对并发症的治疗和溃疡弥合后的维持治疗,药物维持治疗期间的用量应少于正规治疗量
药物的选用: ( 优先非药物治)
- 当患者确诊后,一般采取综合性治疗,其目的是缓解临床症状,促进溃疡愈合,防止溃疡复发,减少并发症。患者要避免劳累和精神紧张,注意饮食规律,消除能够去除的攻击因子,如停用胃黏膜损害药物、戒烟酒等等。
2.2 药物的选用
- 抗酸药
- 抑制胃酸分泌药物
- 加强胃黏膜保护作用的药物
- 根除幽门螺杆菌的药物
- 促进胃动力药物
- 解除平滑肌痉挛药物
- 中成药
2.2.1 抗酸药
消化性溃疡的药物治疗药物抗酸药包括碳酸氢钠、碳酸钙、氧化镁、氢氧化铝、三硅酸镁等,均为弱碱 性无机盐。

临床应用:
- 抗酸药口服后能中和过多的胃酸,升高胃内pH,消除胃酸对胃黏膜 的刺激性损害,缓解疼痛;
- 同时抗酸药能抑制胃蛋白酶活性,利于溃疡愈合。餐后 1~2 小时用药较好。
注意事项:
- 含镁的抗酸药可引起腹泻
- 含铝的制酸药可引起便秘
- 临床多用复方制剂,如复方氢氧化铝片(胃舒平片)。
2.2.2 抑制胃酸分泌药物
抑制胃酸分泌药物主要有 H2 受体拮抗剂、质子泵抑制剂等。
1. H2受体拮抗剂
包括西咪替丁、雷尼替丁、法莫替丁、尼扎替丁和罗沙替 丁等。

临床应用:
- 西咪替丁能选择性抑制组胺途径胃酸的分泌,使空腹和进食后胃酸分泌削 减 95%和 75%,对消化性溃疡起到缓解疼痛、促进溃疡愈合的作用。
- 雷尼替丁作 用比西咪替丁强 5~10 倍,且作用时间长、副作用较少。法莫替丁作用比雷尼替 丁强 7 倍,比西咪替丁强 30 倍。H2 受体拮抗剂主要用于消化性溃疡,对十二指 肠溃疡疗效好。也可用于胃及食管反流性疾病、佐林格-埃利森综合征的治疗。餐 后服用效果好,睡前服用效果更佳。长期用药可见氨基转移酶水平升高、血小板 减少性紫癜、粒细胞缺少、男性性功能紊乱等,偶见幻觉、定向力障碍,司机等 慎用。
2. 质子泵抑制剂(PPI)
主要有奥美拉唑、兰索拉唑、泮托拉唑、雷贝拉唑 等。
临床应用:
PPI 通过干扰胃壁细胞内质子泵即 H+-K+-ATP 酶,抑制各种刺激引起的胃酸 分泌,抑酸作用强而持久。此外,PPI 还有抗幽门螺杆菌、保护胃黏膜等作用。 PPI 不耐酸,服药时不宜嚼碎。标准剂量每日 1 次,早餐前服药,可使十二指肠 溃疡 4 周愈合、胃溃疡 6~8 周愈合,对佐林格-埃利森综合征引起的消化道溃疡, 疗效优于 H2 受体拮抗剂。
不良反应:
- 主要有头痛、头晕、口干、恶心、腹胀、失 眠;
- 偶有皮疹、外周神经炎、血清氨基转移酶或胆红素增高;
- 长期持续抑制胃酸 分泌,可致胃内细菌滋长。
2.2.3 加强胃黏膜保护作用的药物
1. 米索前列醇
临床应用:
能增加胃黏膜 HCO3-离子的分泌,增加胃黏膜局部血流量, 抑制基础胃酸及由组胺、胃泌素、食物刺激所引起的胃酸分泌和胃蛋白酶分泌, 促进胃黏膜细胞的增殖和修复,主要用于胃溃疡、十二指肠溃疡及急性胃炎引起 的消化道出血,尤其是非甾体抗炎药引起的慢性胃出血。
不良反应:
腹泻,也 会引起子宫收缩,孕妇禁用。
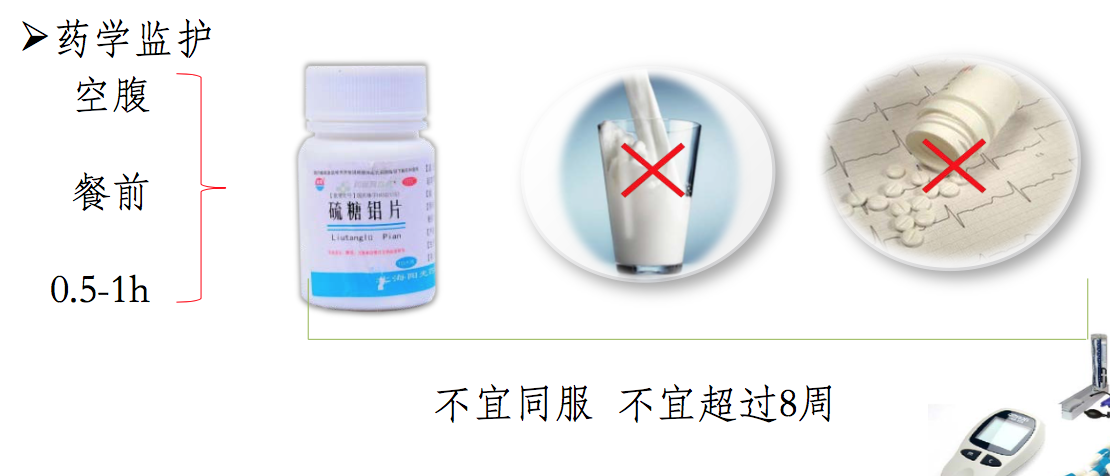
2. 硫糖铝
临床应用:
在胃内酸性条件下能黏附于上皮细胞和溃疡面,增加黏膜保护层 的厚度,减轻胃酸和消化酶的侵蚀。还能促进黏膜和血管增生,促进溃疡的愈合。 用于胃及十二指肠溃疡。餐前 0.5~1 小时给药较好。
注意事项:
- 不宜与碱性药物、钙剂、牛 奶合用
- 长期用药可致便秘
- 偶有恶心、胃部不适、腹泻、皮疹、瘙痒及头晕。
3. 枸橼酸铋钾
临床应用:
- 在胃内酸性条件下可在溃疡基底膜上形成蛋白质-铋复合物 的保护层,并促进胃黏膜局部保护因子 PGE 释放,还能抗幽门螺杆菌。
- 主要用于消化不良、胃溃疡及十二指肠溃疡。
注意事项:
服药期间舌、粪染黑,偶见恶心。
4.蒙脱石
临床应用:
- 能覆盖于消化道黏膜上,增强黏膜的屏障作用
- 通过促进胃黏 膜上皮的修复而发挥抗溃疡作用
- 也用于腹泻的治疗。
2.2.4 根除幽门螺杆菌(Hp)药物
根除幽门螺杆菌(指药物治疗结束时 Hp 消失,至少 4 周无 Hp 复发)可使多数幽门螺杆菌相关的消化性溃疡复发率大大降低。
临床应用:
- 对 Hp 感染的治疗主要是应 用枸橼酸铋钾、庆大霉素、阿莫西林、克拉霉素或罗红霉素、甲硝唑或替硝唑、 呋喃唑酮等。现在多采用二联用药、三联用药及四联用药等方案。
- 最常用的是以 PPI 为基础的三联治疗方案(PPI、阿莫西林、克拉霉素),三药均常规剂量,疗 程 10~14 日,Hp 根除率可达 90%左右。
- 也可根据既往用药情况,结合药敏试 验,应用 PPI+铋剂+两种抗菌药物。
2.2.5 促进胃动力药物

一些消化性溃疡患者有明显的恶心、呕吐和腹胀,多是由于消化道动力不足 而导致胃潴留、排空迟缓、胆汁反流或胃食管反流等表现,可给予促进胃动力药, 如多潘立酮、西沙必利等。
2.2.6 解除平滑肌痉挛药物

解除平滑肌痉挛药物主要有溴丙胺太林、阿托品、颠茄片、山莨菪碱(654- 2)等。
2.2.7 中成药
如香砂六君子汤、柴胡舒肝散、黄芪建中汤、一贯煎、膈下逐瘀汤等中医药治疗也是消化性溃疡病可信赖的治疗方法。
三、消化性溃疡的用药注意事项
3.1 坚持用药
提醒患者在确定了合适的方案后,必须坚持治疗 4~6 周,期间不宜随意更换药物,疗程结束后及时复查。
3.2 维持治疗
在活动性溃疡得以控制后,药物维持治疗可选择以下三种方案:
- 正规维持治疗:适用于经常复发、症状持久不缓解、合并多种伤害因素或伴有 并发症者。西咪替丁 400mg 或雷尼替丁 150mg 或法莫替丁 20mg 睡前一次服用; 2. 正规长时间维持治疗:一般至少维持 1~2 年,老年人建议终身维持;
- 间隙 全剂量治疗:当患者出现严重症状复发时,可给予 1 个疗程的全剂量治疗。

3.3 避免使用的药物
消化性溃疡患者要注意避免同时使用对胃、十二指肠黏 膜有损伤作用的药物,如阿司匹林、吲哚美辛、保泰松、红霉素、甲硝唑、糖皮 质激素、抗肿瘤药物和抗凝药等,若需要同时使用,请在医师指导下进行。
3.4 并发症的处理
若出现大出血、急性穿孔、幽门梗阻等并发症,及时送往 医院治疗。
3.5 结合非药物治疗
消化性溃疡在对因对症治疗的同时,也应强调饮食、休 息等一般治疗。
药物治疗原则 消化性溃疡的治疗目的是消除病因、缓解症状、愈合溃疡、防止复发和防治 并发症。在常规治疗的同时应配合对并发症的治疗和溃疡弥合后的维持治疗(药 物维持治疗期间的用量应少于正规治疗量)。合理使用止血药和镇静催眠药如地 西泮等,及时复查,以判定疗效并防止漏诊某些早期癌变。
根除Hp用药前
- 权衡全身情况
- 核查患者用药记录单
- 避免出现药物不良反应
服用最高剂量二甲双胍的糖尿病患者 ==> PPI ==>维生素B12缺少
使用抗酸药和铋剂时
- 肾功能情况
- 询问排便情况 (氢氧化铝凝胶和铋剂==》便秘作用 ; 铝碳酸镁==》轻泻或便秘作用)
- 老年人长期服用氢氧化铝片或凝胶 (影响肠道吸收磷酸盐==》骨质疏松; 铝盐吸收后沉积于脑==》老年痴呆)
- 骨折患者不宜服用
- 阑尾炎或急腹症时 (不要使用氢氧化铝制剂)
- 保护膜制剂(抗酸药、铋盐、氢氧化铝凝胶、铝碳酸镁)不要餐后服用
- 铁剂、钙剂、喹诺酮类 会影响药物
溃疡活动期
- 应停用胃黏膜损害药物,如NSAIDs
- 如果需要服用这些药物 (询问消化道疾病史 ==(有无出血、上腹痛等)==》 行根除Hp治疗)
- 选用胃肠损害相对小的药物 (最小有效剂量;联合使用抑酸药物)
四、消化性溃疡的患者教育
4.1 生活规律
- 按时进餐
- 每餐8分饱
- 两餐之间加餐
注重饮食治疗:
- 清淡细软饮食;
- 定时定量,少食多餐,细嚼慢咽。
- 采取分餐制 避免再感染
- 尽量避免服用对胃粘膜有损伤的药物如:
- 戒烟、酒、浓茶、浓咖啡
- 保持精神舒缓,避免过度紧张与劳累
4.2 食物禁忌
- 对胃黏膜有刺激的食物,如胡椒、辣椒;
- 容易产酸的食物如地瓜、土豆、过甜点心及糖醋食品;
- 容易产气的食物,如生葱、生蒜、生萝卜、蒜苗、洋葱等;
- 生冷食物,如大量的冷饮、凉拌菜等。
保持精神舒缓、避免过度紧张与劳累。
4.3 药学监护
- 组胺H2受体阻断剂
- 各种抗酸药的中和酸的作用相差很大
- 所有抗酸药均产生暂时性代偿性盐酸分泌增多
- PPI对餐后胃酸分泌抑制作用强,应在餐前立即服用
- 对严重肝受损者的日剂量应予限制
- 对疑有恶性肿瘤伴发胃溃疡者,必须排除恶性病变后再用
- 对有药物过敏史、肝功能障碍患者及高龄者慎用
- 组胺H2受体阻断剂西咪替丁、雷尼替丁等 能引起幻觉、定向力障碍
- 多数PPI不耐酸为肠溶制剂,服药时不宜嚼碎


提醒:
- 消化性溃疡通常预后良好
- 几乎所有患者通过用药和改变生活方式治 疗成功
- 治疗不当、患者不依从、或对药品不良方应不耐受、疗程不足、剂量不适当或诊断不正确
- 药物治疗停止后,40%-80%患者在一年内复发。
参考资料
- 盐城市第一人民医院 张琳琳 《常见病用药指南》的课件
